Es gibt noch eine andere Krankheit, die nicht mit Diabetes mellitus in Zusammenhang steht, den so genannten Diabetes insipidus
Diabetes ist eine Erkrankung, die auf einen Mangel an dem Hormon Insulin im Blut einer Person zurückzuführen ist, oder wenn der Körper Probleme hat, das von ihm produzierte Insulin zu nutzen (Insulinresistenz). Es gibt eine weitere Krankheit mit ähnlichem Namen, Diabetes insipidus, die jedoch nicht miteinander verwandt sind. Wenn Menschen "Diabetes" sagen, meinen sie gewöhnlich Diabetes mellitus. Menschen mit Diabetes mellitus werden als "Diabetiker" bezeichnet.
Glukose ist kein normaler Zucker, der in Geschäften und Supermärkten erhältlich ist. Glukose ist ein natürliches Kohlenhydrat, das unser Körper als Energiequelle nutzt. Die Art von Zucker, die in Supermärkten verkauft wird, heißt Saccharose und unterscheidet sich stark von Glukose. Hohe Konzentrationen von Glukose sind in Erfrischungsgetränken und Früchten zu finden.
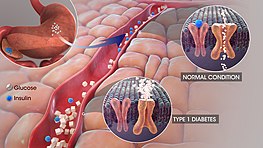
Der Glukosespiegel im Blut wird durch verschiedene Hormone gesteuert. Hormone sind Chemikalien im Körper, die Botschaften von Zellen an andere Zellen senden. Insulin ist ein Hormon, das von der Bauchspeicheldrüse produziert wird. Wenn Sie essen, produziert die Bauchspeicheldrüse Insulin, um eine Botschaft an andere Zellen im Körper zu senden. Dieses Insulin weist die Zellen an, Glukose aus dem Blut aufzunehmen. Die Glukose wird von den Zellen zur Energiegewinnung verwendet. Zusätzliche Glukose, die nicht sofort benötigt wird, wird in einigen Zellen als Glykogen gespeichert. Wenn Sie nicht essen, zerlegen die Zellen das gespeicherte Glykogen in Glukose, um sie als Energie zu verwenden.
Welche Formen von Diabetes mellitus gibt es?
- Typ-1-Diabetes: Autoimmunerkrankung, bei der die insulinproduzierenden Betazellen der Bauchspeicheldrüse zerstört werden. Führt zu absolutem Insulinmangel und tritt meist im Kindes- oder jungen Erwachsenenalter auf.
- Typ-2-Diabetes: Meist durch Insulinresistenz und einen relativen Insulinmangel geprägt. Häufig verbunden mit Übergewicht, Bewegungsmangel und genetischer Veranlagung. Tritt häufiger im mittleren und höheren Lebensalter auf, nimmt aber auch bei jüngeren Menschen zu.
- Gestationsdiabetes: Zuckerkrankheit, die während einer Schwangerschaft auftritt. Meist vorübergehend, erhöht aber das Risiko für Typ‑2-Diabetes später im Leben der Mutter und kann das Kind beeinflussen.
- Seltene Formen: Dazu gehören monogene Diabetesformen (z. B. MODY), Diabetes nach Pankreasverletzungen oder bestimmte medikamenteninduzierte Formen.
Ursachen und Risikofaktoren
- Genetische Veranlagung: Familiengeschichte erhöht das Risiko für beide Haupttypen.
- Autoimmunreaktionen: Bei Typ‑1 richtet sich das Immunsystem gegen die Betazellen.
- Lebensstilfaktoren: Übergewicht, ungesunde Ernährung und Bewegungsmangel fördern Insulinresistenz (Typ‑2).
- Alter und ethnische Zugehörigkeit: Höheres Alter und bestimmte Bevölkerungsgruppen haben erhöhtes Risiko.
- Medikamente und Erkrankungen: Bestimmte Medikamente (z. B. Glukokortikoide) oder Erkrankungen (z. B. chronische Pankreatitis) können Diabetes auslösen.
Typische Symptome
Häufige Symptome von Diabetes sind:
- Polyurie: Häufiges Wasserlassen
- Polydipsie: Starker Durst
- Polyphagie: Starkes Hungergefühl
- Unerklärlicher Gewichtsverlust: Besonders typisch bei Typ‑1
- Müdigkeit, verschwommenes Sehen, langsame Wundheilung und wiederkehrende Infektionen (z. B. Harnwegs‑ oder Hautinfektionen)
Manche Menschen, besonders mit Typ‑2, bemerken zunächst wenige oder unspezifische Symptome; deshalb ist Früherkennung wichtig.
Diagnose
- Nüchternblutzucker: Messung nach mindestens 8-stündigem Fasten.
- HbA1c (Langzeitblutzucker): Gibt den durchschnittlichen Blutzucker der letzten 2–3 Monate an.
- Oraler Glukosetoleranztest (OGTT): Wird besonders zur Diagnose von Gestationsdiabetes oder bei Grenzfällen eingesetzt.
- Gelegenheitsblutzucker mit Symptomen: Zufallswert in Kombination mit typischen Symptomen kann zur Diagnose führen.
Akute Komplikationen
- Diabetische Ketoazidose (DKA): Vor allem bei Typ‑1 — lebensbedrohlich, gekennzeichnet durch hohe Blutzuckerwerte, Ketone im Blut/Urin, Übelkeit, Erbrechen, Bewusstseinseintrübung.
- Hyperosmolares hyperglykämisches Syndrom (HHS): Vor allem bei älteren Menschen mit Typ‑2; sehr hoher Blutzucker, starke Dehydratation und Verwirrtheit.
Langefristige Komplikationen
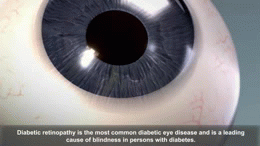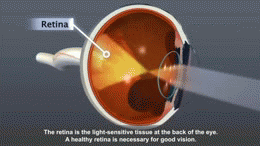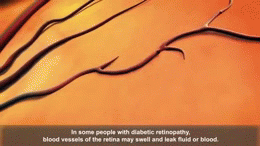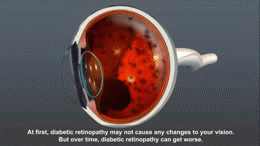
- Microangiopathie: Schädigung kleiner Gefäße – Retinopathie (Augen), Nephropathie (Nieren), Neuropathie (Nerven, z. B. Fuß‑Probleme).
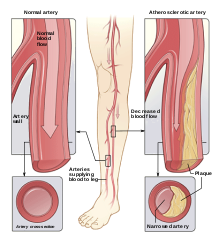
- Macroangiopathie: Erhöhtes Risiko für Herzinfarkt, Schlaganfall und periphere Gefäßerkrankungen.
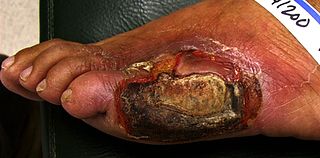
- Erhöhte Infektanfälligkeit, Wundheilungsstörungen und Amputationsrisiko bei schlechter Einstellung.
Behandlung und Management
Ziel der Behandlung ist, den Blutzucker im individuellen Zielbereich zu halten, akute Komplikationen zu verhindern und Langzeitfolgen zu minimieren. Die Therapie wird individuell angepasst.
- Lebensstil: Gesunde, ausgewogene Ernährung, Gewichtsreduktion bei Übergewicht, regelmäßige körperliche Aktivität und Rauchstopp.
- Blutzuckermessung: Selbstkontrolle mit Blutzuckermessgeräten oder kontinuierliche Glukosemessung (CGM) zur Anpassung von Therapie und Alltag.
- Medikamentöse Therapie:
- Bei Typ‑1: Insulinpflichtige Therapie (Basal-Bolus‑Schema, Insulinpumpen)
- Bei Typ‑2: Stufentherapie mit Medikamenten wie Metformin, SGLT2‑Inhibitoren, GLP‑1‑Agonisten, DPP‑4‑Inhibitoren, Sulfonylharnstoffe u. a., je nach Bedarf und Begleiterkrankungen
- Schulung und Selbstmanagement: Diabetes-Schulungen helfen beim Umgang mit Insulin, Ernährung, Hypoglykämie‑Erkennung und -Behandlung sowie Fußpflege.
- Regelmäßige Kontrollen: Augenuntersuchungen, Nierenfunktion, Fußuntersuchungen, Blutdruck- und Cholesterinkontrolle sind wichtig.
Vorbeugung
- Bei Menschen mit erhöhtem Risiko für Typ‑2-Diabetes kann Gewichtsreduktion, gesunde Ernährung und regelmäßige Bewegung das Ausbruchrisiko deutlich senken.
- Frühe Erkennung durch Screening bei Risikopersonen (z. B. Übergewicht, familiäre Vorbelastung) ermöglicht rechtzeitige Interventionen.
Alltagstipps und Notfallmaßnahmen
- Erkennen und Behandeln einer Hypoglykämie: Traubenzucker oder andere schnell wirkende Kohlenhydrate (z. B. Saft) mitführen und bei Bewusstseinsverlust den Notruf wählen.
- Regelmäßige Fußkontrolle, passende Schuhe und ärztliche Abklärung bei Wunden.
- Im Notfall (starke Übelkeit, Erbrechen, Atemnot, Bewusstseinseintrübung) sofort medizinische Hilfe in Anspruch nehmen — Zeichen einer Ketoazidose oder schwerer Dehydratation.
- Bei Schwangerschaft engmaschige Betreuung — Gestationsdiabetes beeinflusst Mutter und Kind.
Bei Fragen zur persönlichen Situation, Verdacht auf Diabetes oder bei auffälligen Beschwerden sollten Sie eine Ärztin bzw. einen Arzt konsultieren. Eine individuelle Behandlung und regelmäßige Begleitung reduzieren Risiken und verbessern die Lebensqualität deutlich.